Abordaje Terapéutico de los Trastornos del Desarrollo Sexual (DSD)
Guía de Tratamiento Médico y Quirúrgico
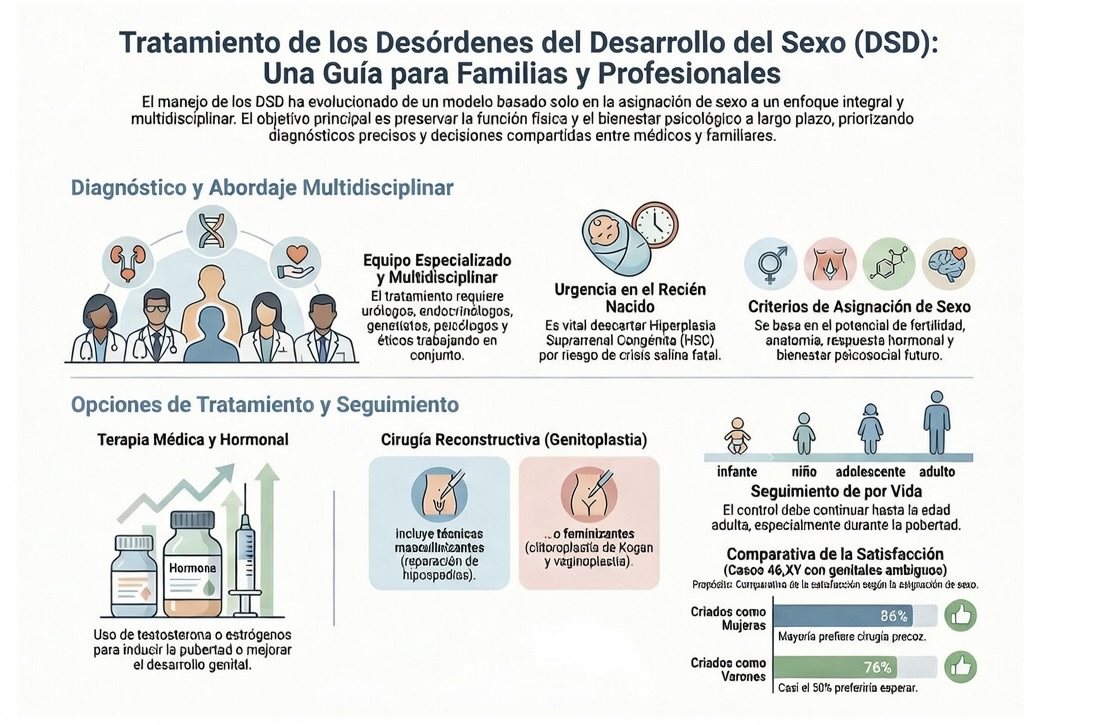
El tratamiento de los Trastornos del Desarrollo Sexual (DSD), anteriormente referidos como genitales ambiguos, representa uno de los desafíos más complejos y delicados en la urología y endocrinología pediátrica. Debido a la diversidad de estas condiciones, el manejo debe ser estrictamente individualizado y llevado a cabo por un equipo multidisciplinar que incluya expertos en neonatología, genética, endocrinología, urología pediátrica, psicología y ética. Este equipo tiene como prioridad estabilizar la salud del recién nacido y colaborar con los padres en un modelo de decisión compartida para determinar la mejor ruta terapéutica.
1. El Manejo de la Emergencia Médica Neonatal
La prioridad absoluta ante un recién nacido con sospecha de DSD es la estabilización metabólica. En la Hiperplasia Suprarrenal Congénita (HSC), que representa la causa más frecuente de DSD, el tratamiento médico inmediato es vital para corregir el trastorno hidroelectrolítico y prevenir una crisis de pérdida de sal que puede ser fatal.
El protocolo de urgencia incluye:
- Reposición inmediata de electrolitos y líquidos.
- Administración de corticoides para compensar el déficit hormonal.
- En casos de diagnóstico prenatal, se puede administrar dexametasona a la madre a partir de la sexta semana de gestación para minimizar la virilización del feto.
2. Tratamiento Hormonal
La terapia hormonal tiene objetivos distintos dependiendo de la etapa de la vida y el sexo de crianza asignado.
En pacientes con asignación masculina:
- Estimulación del crecimiento genital: Tras el diagnóstico, se suele administrar enantato de testosterona (25 mg mensuales durante 3 meses) para favorecer el desarrollo de los órganos sexuales y facilitar una futura cirugía. En casos de micropene, también se puede emplear dihidrotestosterona tópica, aunque su absorción es más impredecible.
- Inducción de la pubertad: Se inicia terapia con testosterona intramuscular (50-75 mg/mes), incrementando la dosis cada 6 meses hasta alcanzar la dosis de adulto de 200 mg cada dos semanas.
- Insensibilidad Androgénica (PAIS): En estos casos específicos, pueden requerirse dosis suprafisiológicas de andrógenos para obtener respuesta tisular.
En pacientes con asignación femenina:
- Inducción puberal: Se administran suplementos de estrógenos para desencadenar los caracteres sexuales secundarios. El uso de progesterona solo se contempla si existe útero.
3. Tratamiento Quirúrgico: El Dilema del Tiempo (Timing)
El momento óptimo para realizar la cirugía genital es actualmente un tema de intenso debate médico y ético.
- Argumentos para la cirugía temprana (2 a 6 meses de edad): Algunos especialistas y guías, como las de la Academia Americana de Pediatría, sugieren intervenir tempranamente debido a la mayor elasticidad de los tejidos del lactante bajo el efecto de los estrógenos, la reducción del estrés familiar y la mejora de la autoestima al crecer con una apariencia normal.
- Argumentos para la cirugía diferida: Un movimiento creciente de asociaciones de pacientes y resoluciones internacionales (como las del Consejo de Europa) aboga por posponer cualquier cirugía no urgente que altere la apariencia hasta que el paciente sea lo suficientemente mayor para dar su consentimiento informado.
4. Técnicas Quirúrgicas Específicas
Cirugía Feminizante
Se reserva principalmente para casos de virilización severa o anomalías cloacales.
- Clitoroplastia: Nuestra técnica de elección es la de Kogan, que permite reducir el tamaño de los cuerpos cavernosos preservando el glande con su pedículo neurovascular y la fascia de Buck para mantener la sensibilidad.
- Vaginoplastia: Existen técnicas como la Movilización Urogenital Total (TUM) o Parcial (PUM) y la técnica de Passerini-Glazel. Las guías actuales sugieren retrasar la vaginoplastia definitiva hasta la pubertad para evitar estenosis que requieran dilataciones repetidas.
Cirugía Masculinizante
Los procedimientos son similares a los empleados en la reconstrucción de hipospadias severos.
- Uretroplastia y Ortoplastia: Para corregir la curvatura del pene y reconstruir el conducto urinario.
- Orquidopexia: Para descender los testículos al escroto en casos donde sea posible.
- Falo/Escrotoplastia: Incluye la corrección de la transposición penoescrotal y, en casos de insuficiencia fálica extrema, la reconstrucción mediante colgajos de la pared abdominal o el antebrazo.
5. Prevención del Riesgo Maligno: Gonadectomía
La extirpación de las gónadas (gonadectomía) está indicada cuando existe un alto riesgo de transformación maligna (gonadoblastoma), especialmente en pacientes con disgenesia gonadal que poseen material del cromosoma Y. En pacientes con Síndrome de Insensibilidad Androgénica Completa (CAIS), esta cirugía puede posponerse hasta después de la pubertad por razones endocrinológicas, permitiendo el desarrollo natural de caracteres femeninos antes de la extracción de los testículos intraabdominales.
En resumen, el tratamiento de los DSD en nuestro Servicio de Cirugía Pediátrica del HCU Virgen de la Arrixaca se aborda desde una perspectiva de alta precisión técnica, respetando siempre el equilibrio entre la necesidad médica y los derechos de autonomía del futuro adulto.
6. Resultados Generales y Cronología de la Intervención
En la cirugía reconstructiva para pacientes con trastornos del desarrollo sexual, se obtienen mejores resultados cuando la intervención se realiza en un solo tiempo en lugar de plantearla en varias etapas, posiblemente debido al menor número de cicatrices resultantes.
Respecto al momento ideal para operar, no existen estudios definitivos que demuestren una mayor eficacia entre la cirugía realizada precozmente (antes del primer año de vida) y la llevada a cabo en la adolescencia o en la edad adulta. En este sentido, el factor que más influye en el éxito de los resultados es la experiencia del equipo quirúrgico.
-
Clitoroplastia y Preservación de la Sensibilidad
Dado que algunos estudios han identificado una disminución de la sensibilidad clitoridiana tras la clitoroplastia, la técnica quirúrgica debe ser extremadamente cuidadosa. Para mitigar este riesgo, se recomienda:
- Conservar una tira de albugínea para proteger el pedículo neurovascular.
- Realizar la menor resección clitoridiana posible.
- Preservar el glande con su pedículo y la fascia de Buck.
-
Complicaciones Funcionales y Vaginoplastia
La genitoplastia feminizante puede asociarse a disfunción vesical a largo plazo. Según estudios (Davis et al.), en una muestra de 19 mujeres adultas con Hiperplasia Suprarrenal Congénita (HSC), el 68% presentó urgencia miccional y algún grado de incontinencia.
En cuanto a la técnica de Passerini-Glazel, se ha observado que cuando la cirugía se realiza de forma precoz, la vagina puede requerir procedimientos repetidos de dilatación o reintervenciones hasta en un 80% de los casos antes de que pueda ser funcional para la actividad sexual. Por esta razón, algunos consensos sugieren retrasar la vaginoplastia definitiva hasta la pubertad para evitar estenosis recurrentes.
-
Avances en Técnicas de Movilización y Estética
Movilización Urogenital Total (TUM): El hecho de no separar la vagina de la uretra durante este procedimiento puede contribuir significativamente a mantener los mecanismos de continencia urinaria.
Refinamiento Estético: Para mejorar la apariencia del introito vaginal, la modificación de Freitas Filho propone sustituir la incisión en «U» invertida de Fortunoff por una incisión en forma de omega.
Material Adicional
Este contenido técnico está destinado a profesionales de la salud y familias en el marco de la urología pediátrica especializada (www.uropediatria.com).